MISS (Cirugía Mínimamente Invasiva de Columna)
Qué es
La cirugía mínimamente invasiva de columna (en inglés MISS: Minimally Invasive Spine Surgery) se define como un tipo de cirugía con unas incisiones más cortas y cuyo abordaje produce una menor agresión en los tejidos (hueso, ligamento, músculo), que en la cirugía abierta.
Al facilitar mediante este abordaje una mayor preservación del músculo, ligamento y de los huesos, conlleva a evitar una inestabilidad mecánica que potencialmente puede necesitar la colocación de material protésico (tornillos y barras).
Este tipo de cirugía supone un cambio en la técnica habitual, lo que va a requerir de una formación específica y diferente a la aprendida con los abordajes abiertos. Esta técnica es posible gracias al avance en las nuevas tecnologías de imagen (microscopio, navegador, endoscopio, exoscopio y robótica), que podemos utilizar individual o simultáneamente.
La cirugía MISS requiere de una curva de aprendizaje, así como de la pericia de un cirujano experimentado y familiarizado con las nuevas tecnologías.
Cuáles son las ventajas
Las ventajas de la técnica MISS son múltiples y ya han sido demostradas mediante múltiples artículos científicos.
Las ventajas más importantes son:
- Menor utilización de analgesia post operatoria
- Menor pérdida sanguínea
- Menor tasa de infección
- Menor tiempo de hospitalización (incluida la UCI)
- Menor atrofia muscular
- Menor stress fisiológico
- Perservación del movimiento del segmento ya que con la técnica MISS, se disminuye sustancialmente el número de artrodesis (fusión).
Aunque no son ventajas sobre la cirugía tradicional, con la técnica MISS se puede conseguir una descompresión de los elementos neurológicos igual que con los procedimientos abiertos.
Cuáles son las desventajas
Las desventajas en los procedimientos de técnica MISS son:
- Curva de aprendizaje de la técnica para el cirujano.
- Mayor exposición a radiación para el cirujano. Ahora con las técnicas de navegación y robótica ha dejado de ser un problema, pero existen centros donde no se dispone de esta tecnología.
- La visualización. Al trabajar en un canal tan estrecho, la visualización de las estructuras del campo quirúrgico es más limitada. La experiencia adquirida al trabajar en un tubo tan estrecho compensa esta falta de visualización.
Tipos – Abordajes utilizando técnica MISS
1-Abordajes tubulares
Los abordajes tubulares se utilizan sobre todo en la parte posterior de la columna cervical dorsal y lumbar. Necesitamos rayos X para encontrar el objetivo quirúrgico La técnica consiste en trabajar a través de un tubo de entre 18-26 mm que se ancla a la mesa quirúrgica, introduciendo el microscopio y el instrumental específico para poder realizar la cirugía (discectomías, laminectomías, TLIF de un nivel).
2- Endoscopia
La endoscopia en la columna se utiliza para abordajes posteriores, tanto en la región cervical y lumbar, o laterales en la región torácica. La técnica se realiza utilizando unos dilatadores, utilizando Rayos X. Una vez llegado al punto anatómico radioscópico, introducimos el endoscopio y trabajamos en el objetivo quirúrgico. La endoscopia se utiliza para extirpar hernias de disco, hacer laminectomías, tanto a nivel cervical, dorsal como lumbar. En el caso de una hernia dorsal, la endoscopia se realiza a través de la cavidad torácica (toracoscópia), donde además somos capaces de extirpar cuerpos vertebrales y de colocar sus prótesis correspondientes.
3- Vertebroplastia – Cifoplastia
En pacientes con fracturas osteoporóticas, tumores contenidos en el cuerpo vertebral y fracturas traumáticas estables con pérdida de cifosis vertebral y con preservación del muro óseo posterior de la vertebra, podemos realizar este procedimiento que consiste en introducir cemento dentro de la cavidad vertebral fracturada o tumoral a través de una incisión diminuta y mediante un trocar a través del pedículo vertebral. El cemento aporta una rigidez a la vertebra lesionada que facilita una pronta recuperación del paciente.
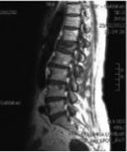
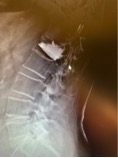
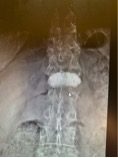
Mujer de 79 años que tras sufrir una caída presenta dolor lumbar mecánico al levantarse y al caminar. Un RNM muestra una fractura osteoporótica a nivel de la primera vertebra lumbar. El tratamiento es una Vertebroplastia (técnica MISS) que consiste en la colocación transpedicular de cemento. La paciente fue dada de alta a las 12 h del procedimiento sin dolor.
4- Tornillos Percutaneos
En casos donde existe una inestabilidad o una lístesis vertebral con preservación del canal y de los agujeros de conjunción (agujeros por donde salen las raíces nerviosas), podemos estabilizar utilizando tornillos percutáneos. Este procedimiento requiere del soporte de Rayos X y/o navegación para monitorizar la entrada de los tornillos a través de incisiones de 1cm individuales, minimizando el riesgo a complicaciones. A través de estas incisiones también podemos introducir las barras y realizar distracción para reducir fracturas o la listesis vertebral. Con el fin de minimizar el daño medular/radicular, utilizamos la monitorización intraoperatoria, que nos proporciona información en tiempo real de la proximidad del tornillo a la raíz nerviosa o a la medula espinal.
5- Artrodesis C1-C2
En pacientes con fracturas, tumores o inestabilidad en la región cráneo cervical (típicamente entre C1 y C2), se puede realizar la artrodesis a ese nivel a través de dos incisiones laterales y preservando la musculatura de C2 (crucial para la estabilización de la rotación de la cabeza).
Así como los otros procedimientos no requieren de navegación suplementaria, en esta área de la columna esta cirugía es imposible sin contar con esta tecnología.
6- Abordajes para la región lumbar técnica MISS
La región lumbar esta formada por las cinco vértebras lumbares. La zona lumbar es móvil, teniendo un amplio rango de movimiento sobre todo en la flexión y extensión. Tradicionalmente los procedimientos de fusión en la zona lumbar se han venida haciendo por un abordaje posterior. Con el fin de no dañar la musculatura lumbar posterior, uno de los elementos básico para garantizar la estabilidad lumbar, los cirujanos han encontrado alternativas viables pudiéndose en la actualidad abordar la columna lumbar en 360 grados utilizando la técnica MISS, mediante abordajes anterior, oblícuo, lateral y posterior.
6.1- Abordaje anterior. ALIF (Anterior Lumbar Interbody Fusion)
Este abordaje se realiza con el paciente en supino y se puede utilizar tanto en la parte torácica como lumbar. Se realiza mediante una incisión a nivel abdominal. Tras una disección minuciosa y tras encontrar el plano retroperitoneal, se colocan unos separadores específicos para mantener los contenidos abdominales fuera del campo quirúrgico. Accedemos a la parte anterior de la columna lumbar sin cortar un músculo ni un ligamento. Mediante este abordaje, colocamos las cajas intersomáticas tras realizar una discectomia completa. Las cajas de sustitución discal son mas grandes que las que colocamos por vía posterior, facilitando la fusión. Además, el diseño de estas cajas intersomaticas permiten incrementar la lordosis lumbar jugando un papel muy importante en la cirugía de deformidad y en las espondilolistesis graves. A traves de este abordaje ALIF podemos colocar prótesis totales lumbares para sustituir el disco en casos que queramos preservar la movilidad del disco. Este tipo de incisiones son del tipo cónica, con la parte mas pequeña ocupando la incisión y la parte mas grande el campo quirúrgico. Es por ello que podemos realizar corpectomías y colocar grandes prótesis.
6.2- Abordaje lateral. LLIF (Lateral Lumbar Interbody Fusion)
Este abordaje se realiza con el paciente en posición lateral. A través de control radioscópico marcamos la zona de entrada a través de una incisión de 3-4 cm. Mediante una técnica minuciosa disecamos la musculatura de la pared abdominal lateral accediendo al espacio retroperitoneal. Una vez allí, buscamos mediante la palpación, el musculo psoas. Este gran vientre muscular alberga el plexo lumbar con los nervios que van a formar el nervio ciático.
Las desventajas de este abordaje incluyen: Un campo de trabajo mas profundo con menor visualización directa comparado con la técnica ALIF. Mas riesgo de dañar alguno de los nervios que forman el nervio ciático. Para minimizar este riesgo es fundamental utilizar la monitorización intraoperatoria. Una vez separados los nervios del campo quirúrgico se puede empezar a quitar el disco. La gran ventaja de este abordaje es el tamaño de la caja, que permite un mayor grado de fusión y además pueden jugar un papel muy relevante en la corrección del balance sagital ( a través de cajas hiperlordoticas) y del balance coronal en intervenciones para corregir la deformidad espinal.
La complicación post quirúrgica más frecuente son las parestesias en la pierna, consecuencia de la tracción del plexo lumbar en del psoas por los separadores durante la intervención. El segmento L5/S1, y en alguna ocasion L4/5 están limitados en este abordaje porque la pelvis esta en el camino.
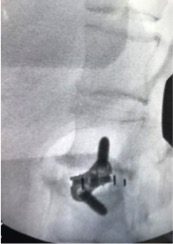

6.3- Abordaje oblícuo lumbar OLIF (Oblique Lumbar Interbody Fusion)
Este abordaje se realiza con el paciente en posición lateral. Utilizando una incisión parecida aunque un poco anterior a la del LLIF. Mediante una técnica minuciosa disecamos la musculatura de la pared abdominal lateral accediendo al espacio retroperitoneal llegando a la columna lumbar en un punto que está por delante del músculo psoas y por detrás de los grandes vasos (arterias y venas illíacas). Al igual que en los otros abordajes, se coloca un separador específico que contiene las estructuras abdominales y musculares del campo quirúrgico. Este abordaje es ideal para una discectomía y colocación de caja intersomática. La gran ventaja de este abordaje es que al no tener que atravesar el músculo psoas, el plexo lumbar está a salvo, y por otro lado la tracción sobre los grandes vasos es mínima. La mayor desventaja es que la caja se coloca en posición oblícua, requiriendo la pericia del cirujano, que ayudado por la instrumentación apropiada, colocara la caja correctamente.
Mediante este abordaje podemos colocar cajas intersómaticas tipo LLIF en los espacios L4/5 y L5/S1, cosa que no se puede en el LLIF por culpa de que la pelvis dificulta el acceso.
6.4- Abordaje posterior lumbar TLIF (Transforaminal Lumbar Interbody Fusion)
También valido para PLIF (Posterior Lumbar Interbody Fusion)
Este procedimiento se realiza con el paciente en posición de prono. Se accede a ambos lados de la columna lumbar mediante dos incisiones. En un lado, a través de dos pequeñas incisiones colocaremos los tornillos percutáneos. En el lado contrapuesto a través de una incisión mas grande colocaremos dos tornillos y a través de un tubo de 26-30mm la caja inter-somática. Esta intervención requiere, rayos X, navegación ( para minimizar la exposición de radiación para el paciente y el equipo quirúrgico) y microscopio. La ventaja de este abordaje es su facilidad y familiaridad y la desventaja es que la caja que colocamos es más pequeña que en los abordajes previos, restando estabilidad y relevancia en la corrección de deformidades. La complicación más grave consiste en dañar el nervio en su salida (ver complicaciones artrodesis lumbar).
La gran ventaja de disponer de esta amplia cartera de abordajes, nos permite diseñar una estrategia “ a la carta” en función de la patología y de su localización y juegan un papel determinante, junto con la tecnología que estos abordajes acompañan (tecnología de imagen, tecnología de las prótesis), en la corrección de casos complejos de deformidad vertebral toraco-lumbar.
La cirugía mínimamente invasiva sigue evolucionando y dentro de muy poco, hasta el 90% de las intervenciones de columna, podrán realizarse utilizando estos métodos que disminuyen considerablemente las complicaciones comparado con los abordajes abiertos.
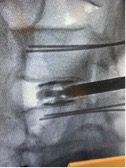
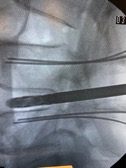
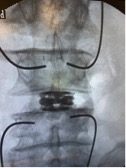
Abordaje posterior TLIF. Abordaje MISS,.
Colocación de caja expansible y donde se pueden ver los alambres ( K wires) que sirven de guías para colocar los tornillos. Las cajas expansibles ayudan a la corrección de la lordosis lumbar .
Qué hago después de la intervención
INSTRUCCIONES POSTOPERATORIAS
Ha sido usted intervenido de la columna lumbar, NO LO OLVIDE. Por lo tanto, es posible que presente anomalías dolorosas y sensitivas en su espalda o piernas, que desaparecerán progresivamente a corto plazo. Si todo va bien el paciente se irá a casa entre 1-4 días después de la intervención.
INSTRUCCIONES GENERALES
Todo lo que se reseña a continuación se entiende aconsejable, en general, pero no obstante, cada caso puede requerir soluciones personalizadas.
En primer lugar recuerde lo que se le ha enseñado de tratamiento postural (levantarse de la cama, mover la espalda y piernas en bloque, ducharse .. etc), por el servicio de enfermería en la Clínica.
En una primera fase, si aparece dolor, permanezca sentado o tumbado en cama.
Debe evitar la posición de pie sin movimiento de forma prolongada. La mejor forma de sentarse es colocando los pies sobre un pequeña almohada. Es aconsejable que las rodillas queden como mínimo a la altura de sus caderas o por encima, nunca por debajo. Si no dispone de una almohada, procure cruzar las piernas. Procure no sentarse durante mucho tiempo con las piernas demasiado rectas.
CONSEJOS PRÁCTICOS
Dormir
Debe utilizar un colchón duro o tabla debajo del colchón si este es blando.
Procure, en la medida en la que le sea posible, dormir en posición con cadera y rodillas flexionadas. Realice los movimientos de forma que el giro del segmento lumbar‐pelvis‐piernas, se realice en bloque.
Sentarse
Durante los primeros 15 días tras la intervención quirúrgica, debe evitar viajar en automóvil todo lo posible. Tras este tiempo y si su situación clínica lo permite, puede viajar en coche, incluso conducir a partir de la 3ra semana, pero evite los trayectos largos o si debe realizarlos, cambie de postura con frecuencia. Cuando lo haga, procure acercar el asiento al volante de forma que sus rodillas y caderas queden flexionadas al máximo. Si viaja como pasajero, procure colocar una almohada detrás de la espalda, de forma que al desplazarse hacia delante, consiga una mejor flexión de las rodillas y caderas.
En casa, procure evitar estar sentado sobre superficies blandas donde la sobrecarga de su espalda es mayor (sofá). Procure hacerlo sobre sillas de madera o sin acolchado excesivo manteniendo la espalda con respecto a la pelvis en 90 grados.
Utilice siempre sus manos al sentarse de forma que estas se apoyen antes que sus nalgas. De esta forma evitará la sobrecarga de este gesto sobre su espalda. Busque siempre la posición en ángulo recto.
Levantarse de su asiento o cama
Siga las instrucciones recibidas durante su estancia en la clínica. Intente mantener la columna en ángulo recto cuando se levante y durante su estancia en la silla. Al levantarse de una silla o al sentarse, utilice sus manos para incorporarse.
Permanecer de pie
Evite estar mucho tiempo de pie y sin moverse. Evite mantener una postura flexionada hacia delante cuando este de pie. Aproveche y cambie su posición a menudo.
Levantar peso
Debe evitar levantar peso en el postoperatorio inmediato (primeros quince días). En los siguientes 15 días y en adelante, debe intentar evitar pesos superiores a los 5‐8 kgs por brazo. Al elevar el peso desde el suelo, debe hacerlo flexionando sus rodillas. Debe siempre evitar realizar este movimiento con las piernas rectas y apoyando sobre su espalda. También debería de evitar levantar pesos sobre el nivel de sus hombros.
Escaleras
Evite al máximo subir y, sobre todo, bajar escaleras. Evite subir o bajar escaleras cargando peso. Cualquier movimiento que haga subiendo y bajando escaleras hagalo con lentitud.
PLAN DE ACTIVIDAD
PLAN DE ACTIVIDAD
Es aconsejable plantearse la primera semana tras la intervención, como una prolongación de su estancia en la clínica , sentándose durante desayuno comida y cena y ligero paseo para volver a la cama y permanecer en ella el 70% del tiempo. Durante la 2a semana tras la IQ, puede invertir esta situación manteniendo como norma un mínimo de horas en cama de 8 nocturnas y 2 al mediodía. Puede salir a pasear, pero sin ir en coche, andar por superficies irregulares o subir y bajar escaleras de forma contínua. Puede ducharse. No hay restricciones dietéticas.
Es frecuente al final de la primera semana la aparición de dolor lumbar o en nalga lateralizado al lado intervenido. Estas molestias son normales y ceden con cierto reposo y el tratamiento medico aconsejado. Se producen por la realineación de su espalda tras la desaparición de la ciática y la lenta desaparición de la inflamación nerviosa.
Segundos 15 dias
Durante este periodo, puede usted considerar su actividad como la que realiza diariamente sin incluir actividad laboral. Puede realizar cualquier actividad con precaución según las instrucciones de movilizaciones que constan al inicio de este folleto. Procure siembre evitar movimientos bruscos, y sobre todo, realizar esfuerzos con la espalda flexionada. Ya puede usted conducir trayectos cortos. Procure descansar al menos 8 horas diarias en cama y es aconsejable descansar estirado al menos, 1 hora al mediodía. Vigile no levantar más de 5 Kg de peso por brazo. No arrastre ni empuje objetos de peso superior a los 20 Kg. Procure caminar siempre por superficies regulares (planas).
HERIDA QUIRÚRGICA
La herida quirúrgica, tiene un proceso de reparación algo distinto a las heridas habituales. La posición de los separadores en la cirugía somete a los bordes cutáneos a una gran tensión durante el acto quirúrgico. Suele aparecer a la semana de la intervención, una costra de color negro en la cicatriz. No la retire. Caerá espontáneamente sobre los 15 días tras la cirugía. Si advierte un aspecto anómalo de la misma debe contactar con el cirujano lo antes posible.
AL MES, DEBE USTED ACUDIR A SU MÉDICO
Cuáles son las complicaciones potenciales y el manejo de las mismas
Las complicaciones en este tipo de cirugías son muy ocasionales (2-5%). Las complicaciones en este tipo de intervenciones son:
A corto plazo (menos de 3 meses todos los abordajes)
- Infección 1-2 %. Aparece entre semana 3 a semana 6. Se trata con antibióticos
- Hematoma. < 1%. Ocurre durante primeras 24 h. Raramente requiere una reintervención para evacuarlo.
- Fuga dural de liquido cefalorraquídeo (LCR) 1-4%. Ocurre desde la intervención hasta 3 semanas después. Si ocurre durante la intervención se repara in situ y el paciente tendrá que quedarse hospitalizado un periodo de 3 días, durante el cual permanecerá en la cama en plano. Si la fuga aparece antes de que la herida cierre , es posible que el LCR salga al exterior , en cuyo caso es posible controlarlo mediante la colocación de un drenaje lumbar durante un periodo de 4 días, o raramente el paciente puede necesitar una nueva reintervención para sellarlo. Si la fuga aparece con la herida cerrada , el LCR no se exteriorizara observándose un acúmulo que se podrá tratar mediante la aplicación de un vendaje compresivo apoyado por una faja a tensión.
- Daño radicular 1-2%. Aparece inmediatamente después de la intervención. El daño a la raíz emergente se produce por tracción o daño directo sobre la raíz. Si el daño radicular es completo, el paciente tendrá una parálisis muscular que le provocará una cojera que en muchas ocasiones pueden compensar con el buen funcionamiento de los otros nervios con sus correspondientes grupos musculares.
- Fallo del material protésico 1-3%. En ocasiones el material puede soltarse o romperse. Estas situaciones son muy raras y el tratamiento consiste en una reintervención para bien recolocar o sustituir el material protésico.
- Malposición del material protésico 3%. En ocasiones y a pesar de utilizar la tecnología disponible, alguno de los tornillos puede no estar colocado de manera óptima , produciendo molestias en la pierna correspondiente. El tratamiento dependerá de los síntomas que esa mala colocación le produzcan. Si no hay síntomas y el tornillo tiene buen agarre a la vértebra, no hay que hacer nada. Si por el contrario el tornillo provoca síntomas o no tiene buen agarre en la vértebra correspondiente, ese tornillo deberá revisarse quirúrgicamente.
- Nuevos síntomas con dolor en la pierna opuesta <1%: El tratamiento es sintomático.
A largo plazo (más de 3 meses)
- Síndrome del segmento adyacente 10-15%. Al fijar dos o más vértebras lumbares se produce un incremento del estress biomecánico en las vértebras adyacentes(superior e inferior). Como consecuencia existe una hipermovilidad en esos segmentos que aceleran la degeneración y el fallo articular de los mismos, causando también una estenosis de canal que junto con la inestabilidad (hipermovilidad) producen los síntomas. El tratamiento dependerá de los síntomas del paciente, teniendo en ocasiones que reintervenir para ampliar la artrodesis y/o ampliar la laminectomía si se considera necesario.
- Aflojamiento de los tornillos pediculares 3-5%. En ocasiones, o bien porque la calidad ósea no sea la adecuada o bien porque la técnica no ha sido precisa, los tornillos pueden aflojarse apareciendo de nuevo los síntomas de antes de la intervención (típicamente dolor lumbar). El tratamiento consistirá en una revisión quirúrgica para o bien cambiar los tornillos o bien ampliar la artrodesis.
- Retorno del dolor y síntomas en las extremidades inferiores. Tratamiento mediante rehabilitación y analgesia
- Dolor en la cadera. Generalmente producido una inflamación del trocante del fémur como mecanismo de compensación a una posición lumbo pélvica anómala. El tratamiento consiste en infiltración de esteroides en la bursa trocanterea.
- Dolor lumbar peersistente. Tratamiento mediante rehabilitación y analgesia.
Específicas (a corto plazo)
- ALIF
– Daño vascular 1%. Los grandes vasos ilíacos se encuentran delante del área quirúrgica. Por ello se necesita su disección y una tracción cuidadosa. Una lesión, sobre todo venosa a ese nivel, puede resultar grave.
– Daño al uréter <1%. Durante el abordaje retroperitoneal el uréter puede quedar dañado comprometiendo el riñón.
– Eyaculación retrógrada 3% en varones. Produce infertilidad. Ocurre cuando se daña la cadena simpática lumbar. El tratamiento es mediante medicación específica y consulta con el urólogo.
- LLIF
– Daño sobre el plexo lumbar 3-5%. Dentro del músculo psoas se albergan las raíces que conforman el nervio ciático. Al separar el músculo estas raíces pueden resultar dañadas.
- OLIF
– Las mismas que las descritas previamente.
Qué tiene que esperar de la intervención
En la mayor parte de los casos tiene una intención curativa, aunque en ocasiones sólo se pretende estabilizar los síntomas y mejorar el dolor. La gran ventaja de estos abordajes es que permiten una curación mas rápida y un retorno al trabajo mas rápido. Importante reseñar que a veces ese dolor no desaparece inmediatamente.
Si el dolor o la clínica neurológica persiste de igual modo que antes de la intervención, pasados 2 meses, recomiendo volver a ponerse en contacto con el Cirujano para descartar alguna complicación asociada mediante pruebas complementarias (Rx, TAC Y RNM).
Técnica MISS ( Cirugía mínimamente invasiva)
Discectomía lumbar endoscópica.
J. Lafuente & R. Wagner
Paciente se va de alta en menos de 24 h.